Central de Atendimento
Agendamento por WhatsApp disponível: 21 990-039-072
Bioplastia
Bioplastia Corporal e Bioplastia Facial
A bioplastia é caracterizada por ser um procedimento que visa efeitos semelhantes aos de uma plástica, porém sem cortes ou cirurgias. Outro aspecto da bioplastia, é a sua proposta de atuar com a devolução da harmonia perdida naturalmente com o tempo.
Esse fato se deve, principalmente, à redução da produção de colágeno e outras substâncias responsáveis pela textura jovem e lisa da pele. Neste mesmo mecanismo, o ácido hialurônico também diminui sua produção e pode ser preenchido com a mesma substância, através de implantes.
Para os preenchimentos com bioplastia no Rio de Janeiro é possível optar por diferentes produtos, entre eles os absorvíveis, que com o tempo são eliminados do organismo, e os definitivos que são permanentes no corpo, tendo como principal produto o polimetilmetacrilato (PMMA).
A bioplastia surgiu como uma alternativa às pessoas que querem mudar algo no corpo, mas têm receio, ou não têm tempo hábil, de se submeter a procedimentos cirúrgicos. Além disso, existe a possibilidade de escolha entre uma mudança definitiva ou temporária, pela opção entre o PMMA e o ácido hialurônico.
A bioplastia no Rio de Janeiro com PMMA é definitiva diante das características do produto, onde apenas seu veículo (líquido que transporta o produto) é absorvido, enquanto que as moléculas de PMMA, pelo seu tamanho e regularidade na superfície, é permanente. Diferentemente das cirurgias plásticas com prótese de silicone, a bioplastia é realmente definitiva, não existe a necessidade de troca após alguns anos.
O ácido hialurônico, no entanto, é uma substância produzida naturalmente pelo organismo humano que foi sintetizada para a utilização nos preenchimentos. Sua utilização é indicada principalmente em pessoas que não estão totalmente seguras quanto às mudanças que surgirão.
O preenchimento com ácido hialurônico também é recomendado no preenchimento de lábios, uma vez que é o produto que cria textura mais natural à região.
Os materiais para implante por bioplastia também são classificados como autólogos ou heterólogos, sintéticos, naturais ou mistos. A escolha do produto a ser utilizado vai depender do objetivo almejado, da região anatômica que receberá o implante, bem como da experiência do profissional responsável. É dada prioridade ao polimetilmetacrilato (PMMA), composto utilizado em diferentes concentrações, em diferentes áreas do corpo humano.
A bioplastia é realizada com anestesia local, ou seja, não há necessidade de recorrer a bloco cirúrgico ou hospital. Dessa forma, com a bioplastia é possível regressar às atividades habituais, com poucas restrições, e somente para a área tratada.
Veja também bioplastia de glúteos na Barra da Tijuca.
PMMA E IMPLANTES LÍQUIDOS INFILTRATIVOS PARA USO NA BIOPLASTIA
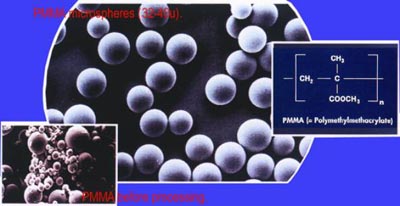 Durante décadas, muitas tentativas foram feitas para preenchimento de depressões e cicatrizes, com o uso de implantes biológicos ou artificiais. A maioria dos materiais biológicos são, entretanto, reabsorvidos no período de um (1) ano, enquanto os materiais sintéticos, até agora, vinham mostrando efeitos colaterais como migração, formação de granuloma e reação alérgica tardia. Esse efeitos ocorriam até o desenvolvimento de compostos a base de PMMA, que é utilizado no Brasil.
Durante décadas, muitas tentativas foram feitas para preenchimento de depressões e cicatrizes, com o uso de implantes biológicos ou artificiais. A maioria dos materiais biológicos são, entretanto, reabsorvidos no período de um (1) ano, enquanto os materiais sintéticos, até agora, vinham mostrando efeitos colaterais como migração, formação de granuloma e reação alérgica tardia. Esse efeitos ocorriam até o desenvolvimento de compostos a base de PMMA, que é utilizado no Brasil.
Desde 1945, seu uso no campo médico é uma prática comum. Essa substância é aplicada, por exemplo, em próteses dentárias, implantes em costelas, cimento de ossos, lentes inter-oculares e material de reparo para cirurgia crânio-facial. Por ser inerte e biocompatível, o implante de PMMA foi ampla e positivamente discutido em muitos artigos científicos.
Experiências feitas em animais com microesferas de PMMA, foram empreendidas em 1985, na Universidade de Francfurt, com o intuito de provar a biocompatibilidade do material. O uso para aumento de tecido em pacientes teve início em 1989, e entre 1989 e 1999, foi usado em 200.000 pacientes. Todos os estudos de casos de Artecoll mostraram um grau elevado de segurança e uma taxa extremamente baixa de complicações.
BIOPLASTIA - CONCEITOS BÁSICOS
A bioplastia é uma técnica na qual são utilizados implantes líquidos infiltrativos, definitivos ou absorvíveis, naturais ou sintéticos, o que depende da área a ser preenchida. Todo o processo de bioplastia é realizado por meio de um procedimento minimamente invasivo. Tudo é realizado com anestesia local, permitindo que o paciente participe ativamente do procedimento, de frente para um espelho, isso porque a bioplastia é uma plástica interativa, sem cortes, sem pós-operatório, sem sangramentos e sem cicatriz.
No Brasil, o PMMA tem sido utilizado há aproximadamente 20 anos, em quantidades consideráveis. O produto é liberado pela ANVISA (Agência Nacional de Vigilância Sanitária) e, nos Estados Unidos, o PMMA foi o primeiro e único impante líquido definitivo liberado pelo FDA.
COMO FUNCIONA?
O PMMA é um composto de esferas sólidas, lisas, com 50 micrômeros de diâmetro, ou seja, maior que um macrófago (15 a 25 micrômeros), uma das células responsáveis pela fagocitose e reabsorção do produto. Assim, o PMMA não é reabsorvido, mantendo-se inerte no local implantado.
Este produto possui diferentes concentrações, que podem ser utilizadas de acordo com o local a ser implantado, bem como, com o objetivo do tratamento. Sua composição consiste em 2 %, 10 % e 30 %, ou seja 2%, 10% ou 30% de PMMA, sendo que o restante é carboximetilcelulose, um veículo líquido, que será absorvido em alguns dias após a implantação. Assista ao vídeo.
PMMA COMO ESTIMULADOR TECIDUAL
Há cerca de 5 milhões de esferas de PMMA por ml. Cada uma dessas esferas promoverá um estímulo tecidual, promovendo produção de colágeno e tecido conjuntivo, resultando em uma quantidade final muito próximo à quantidade implantada. Assim, o quantidade final preenchedor será do próprio paciente em resposta ao PMMA, levando a um resultado muito natural e permanente, com presença muito grande de colágeno. A longo prazo, além do efeito preenchedor natural, a qualidade da pele do paciente tende a melhorar, prevenindo os efeitos do envelhecimento.
BIOPLASTIA GLÚTEOS
A bioplastia de glúteos no Rio de Janeiro constitui um dos procedimentos mais realizados, procurado tanto por mulheres quanto homens. A bioplastia de glúteos para aumento de glúteos tem por objetivo melhorar a harmonia corporal e elevar o glúteo. É possível, ainda, acentuar o quadril e preencher alguns pontos de celulite grau II ou III, quando realizado em conjunto com uma técnica chamada subcisão, pela qual ocorre o descolamento da trabécula que mantém o aspecto "casca de laranja" da celulite.
BIOPLASTIA FACIAL - PREENCHIMENTO FACIAL
A bioplastia pode ser aplicada em rugas profundas, nos lábios, na maçã do rosto, na linha mandibular, no mento (queixo), no nariz etc. Os procedimentos em conjunto, principalmente maçã do rosto, linha mandibular e preenchimento de sulcos, tende a dar um efeito semelhante ao de um lifting facial, diminuindo o aspecto da flacidez. A bioplastia tem como definição ser a plástica sem cortes nem cirurgia, que é realizada com o implante de material biocompatível em planos anatômicos profundos, por processo minimamente invasivo.
BIOPLASTIA - HISTÓRICO
No início do século XX, foram sintetizadas as primeiras substâncias efetivas e relativamente biocompatíveis. Segundo Lemperle (2003), a substância aloplástica ideal para implantação deveria ser biocompatível, segura e estável no local de implantação. Deveria manter sua quantidade quando implantada no hospedeiro, não causar protusão através da pele ou mucosa, induzir mínima reação de corpo estranho, não ser removida por fagocitose, não possuir potencial migratório para locais distantes e, principalmente, não causar granuloma por corpo estranho. Rubin (1997) complementa dizendo que o material deve ser inerte aos fluídos corporais, facilmente manipulável na mesa cirúrgica e, acima de tudo, permanentemente aceito.
Os compostos de colágeno, as melhores substâncias existentes até há pouco tempo para preenchimento de tecidos moles, não ofereciam resultados animadores, pois perdiam em pouco tempo seu efeito reparador, sendo reabsorvidos por fagocitose pelos macrófagos em cerca de quatro a seis semanas. Foi também tentado o uso de silicone (bioplastique); entretanto, apareceram efeitos colaterais, como a formação de extensos granulomas (devido à superfície áspera das micropartículas), tornando inaceitável seu uso para preenchimento de tecidos moles.
A bioplastia teve início nos Estados Unidos com o Cirurgião Robert Ersek, que descreveu o uso do bioplastique e também a utilização de microcânulas atraumáticas.
No Brasil, o grande desenvolvimento e pioneirismo quanto às técnicas se deu devido trabalho do cirurgião plástico Dr. Almir Nacul, que adaptou o PMMA (polimetilmetacrilato), já que este possui praticamente todas as características de um produto considerado ideal para fins de implante líquido como descrito por Lamperle. O Dr. Nacul também desenvolveu microcânulas especiais, assim como cânulas para anestesia, denominadas microcânula de Nácul.
O polimetilmetacrilato foi sintetizado pela primeira vez em 1902 pelo químico alemão Rohm e patenteado como Plexiglas em 1928. Em 1940 foi usada a primeira placa de Plexiglas para cobrir um defeito na calota craniana. Já em 1947, Judet introduziu a primeira prótese de costela feita de PMMA. Charnley, em 1960, usou pela primeira vez a substância como cimento ósseo para fixação de uma prótese de Moore. Foi ainda usado por Bucholz como carreador de antibióticos, como a gentamicina em 1971 e, em 1974, Klemm introduziu o uso de cadeias de gentamicina e PMMA para o tratamento da osteomielite.
As primeiras experiências do uso do PMMA, para implantação em tecidos moles, foram realizadas na Alemanha. Otto (1988) e Lemperle (1991) realizaram os primeiros testes com a implantação de partículas não reabsorvíveis na pele de ratos, seguindo-se, então, uma análise histológica. Nesses estudos o menor número de reações celulares era obtido com as microesferas de polimetilmetacrilato, até então usado principalmente como cimento ortopédico.
Em 1994, surgiu a idéia de se misturar as microesferas de polimetilmetacrilato ao colágeno bovino, criando-se assim um veículo pastoso e facilmente implantável na subderme através de agulhas finas.
A partir de então se constatou uma maior permanência do implante no local, tendo, nesse contexto, os compostos de colágeno misturados a microesferas de PMMA gerado grandes expectativas nos pesquisadores e a comunidade médica.
Diversas empresas comercializam compostos de PMMA; existem no mercado diferentes nomes fantasia para o composto. Os produtos variam principalmente em relação à substância carreadora e ao tamanho das microesferas. Podem ser encontrados já preparados em seringas ou em frascos de vidro. Apenas como exemplo de produtos que utilizam a substância, existem o Metacrill (Nutricell Laboratory), Arteplast, Profill e Artecoll..
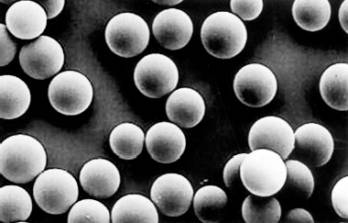 Figura 2. As microesferas de polimetilmetacrilato de 30-40 possuem superfície totalmente livre de impurezas, o que garante que elas não sejam fagocitadas e, além disso, que produzam pouca reação inflamatória.
Figura 2. As microesferas de polimetilmetacrilato de 30-40 possuem superfície totalmente livre de impurezas, o que garante que elas não sejam fagocitadas e, além disso, que produzam pouca reação inflamatória.
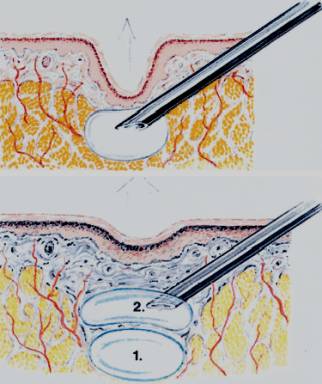 Figura 3. Injeção do Artecoll (composto de microesferas de PMMA e colágeno) na derme profunda para correção de rugas.
Quanto à quantidade a ser implantada, é muito raro que ocorra supercorreção, devido ao fato de que há uma densidade alta na derme profunda, o que permitirá que somente uma certa quantidade do produto seja injetada. Devido a este fato, é recomendável que sejam feitas aplicações adicionais (mais uma ou duas) sobre as já existentes para que se atinja o resultado desejado.
Figura 3. Injeção do Artecoll (composto de microesferas de PMMA e colágeno) na derme profunda para correção de rugas.
Quanto à quantidade a ser implantada, é muito raro que ocorra supercorreção, devido ao fato de que há uma densidade alta na derme profunda, o que permitirá que somente uma certa quantidade do produto seja injetada. Devido a este fato, é recomendável que sejam feitas aplicações adicionais (mais uma ou duas) sobre as já existentes para que se atinja o resultado desejado.
A resposta do hospedeiro à implantação:
Foi através de estudos histológicos que se pôde chegar a um tipo de implante que se mantivesse estável por um longo período de tempo no local da implantação e que induzisse mínima resposta como corpo estranho.
Allen (1992), em um estudo longitudinal, estudou as reações celulares após a injeção de implantes inertes. Tais reações eram seguidas por uma série de eventos de magnitude variável. Nas primeiras 24 horas, neutrófilos e pequenas células redondas predominam. Em 48 horas, há predomínio de monócitos, e, em sete dias, já está ocorrendo formação de células gigantes contra corpos estranhos.
Em duas semanas a resposta celular já está moderada, em quatro semanas os monócitos se diferenciam em células epitelióides e os fibroblastos aparecem, em seis semanas células gigantes de corpo estranho são notadas e a deposição de colágeno se intensifica, e em oito semanas as células inflamatórias crônicas estão dispersas ao longo de uma maciça deposição de colágeno. A partir daí, a reação celular ao corpo estranho se estabiliza e em seis meses células gigantes e um pequeno grau de resposta celular está presente com uma reduzida quantidade de colágeno denso, e há conversão dos fibroblastos em fibrócitos.
Reisberger (2003) complementa dizendo que apesar de um estudo histológico apropriado a longo termo não ter sido realizado, não há mudança no padrão histológico após aproximadamente seis meses.
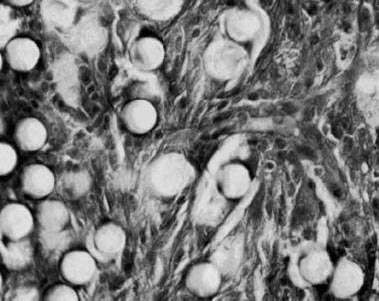 Figura 4. Em seis meses as microesferas de Artecoll se encontram rodeadas por tecido conjuntivo do hospedeiro e alguns macrófagos.
Figura 4. Em seis meses as microesferas de Artecoll se encontram rodeadas por tecido conjuntivo do hospedeiro e alguns macrófagos.
O grande avanço que se obteve com o uso de microesferas de PMMA está no fato de o implante permanecer definitivamente no local de aplicação, sem potencial migratório, induzindo, ainda, mínima reação de corpo estranho. Tal fenômeno ocorre devido ao fato de as esferas possuírem superfície extremamente lisa, livre de impurezas e com ausência de cargas elétricas. Uma vez implantadas, elas são encapsuladas pelas fibras colágenas do hospedeiro, impedindo que estas sejam fagocitadas e prevenindo o seu deslocamento. O tamanho das microesferas também é suficientemente grande para que elas não sejam fagocitadas.
INDICAÇÕES PARA O USO DO PMMA
Os compostos de microesferas de PMMA têm sido amplamente utilizados na cirurgia plástica para reconstrução e preenchimento de tecidos moles; no Brasil está sendo utilizada em planos profundos com resultados satisfatórios.
O uso dos compostos de PMMA tem sido descrito na literatura para diversos fins, desde para a correção de cicatrizes, passando por sequelas decorrentes de traumas. No Brasil possuímos técnicas avançadas, o que traz um grande número de pacientes ao país com o objetivo de realizar procedimentos nos glúteos, na ponta nasal, nos lábios, no contorno labial, bioplastia do bíceps, bioplastia dos ombros (deltoide), bioplastia nas coxas e pernas.
Com o intuito de facilitar sua aplicação e minimizar os riscos foram criadas microcânulas tanto para implantação do PMMA quanto para analgesia. Sendo estas atraumáticas, não provocam lesão vascular nem sangramentos significativos.
Tópicos Relacionados à Bioplastia
 Clinica Leger Moema São Paulo
Clinica Leger Moema São Paulo
- Alameda Maracatins, 1435, conj. 801. Moema (atrás do Shopping Ibirapuera)
- São Paulo SP - BRASIL
- Fone/Fax: 55 (11) 4063-3338/2367-4816
- E-mail: contato@clinicaleger.com.br
- Google Maps
 Clínica Maison Leger Porto Alegre
Clínica Maison Leger Porto Alegre
- Rua Guimarães Rosa, 155 Bairro Boa Vista
- Porto Alegre-RS - BRASIL
- Fone/Fax: 55 (51) 4063-8333/3012 4070.
- E-mail: contato@clinicaleger.com.br
- Google Maps
- Clínica Maison Leger Porto Alegre
 Clínica Leger Rio de Janeiro
Clínica Leger Rio de Janeiro
- CEO Corporate, Av. João Cabral de Mello Neto, n° 850, bloco 3, sala 1603 - CEP 22775-057 - Barra da Tijuca
- Rio de Janeiro RJ - BRASIL
- Fone: 55 (21) 4063-8333/2492 0053
- E-mail: contato@clinicaleger.com.br
- Google Maps
- Clínica Leger Rio de Janeiro
 Clínica Leger Recife
Clínica Leger Recife
- Rodovia PE-009, s/n CEP: 55590-000
- Porto de Galinhas Ipojuca - Pernambuco - BRASIL
- Fone: 55 (81) 4062-9919
- E-mail: contato@clinicaleger.com.br
- Google Maps
- Clínica Leger Recife






 Todos os Direitos Reservados –
Todos os Direitos Reservados – 
